Những người qua khỏi nhờ 1-2 tuần can thiệp y tế sâu trong cơ thể, chẳng hạn máy thở, thường chịu các vấn đề lâu dài về thể chất, tinh thần và cảm xúc, theo nhiều nghiên cứu y học.
Ngay cả sau khi rời khoa điều trị tích cực, nhiều người bị rối loại tâm lý sau sang chấn (PTSD), giảm nhận thức (tương tự Alzheimer), trầm cảm, mất việc, và khó khăn với những hoạt động thường ngày như tắm rửa, ăn uống, theo Washington Post.
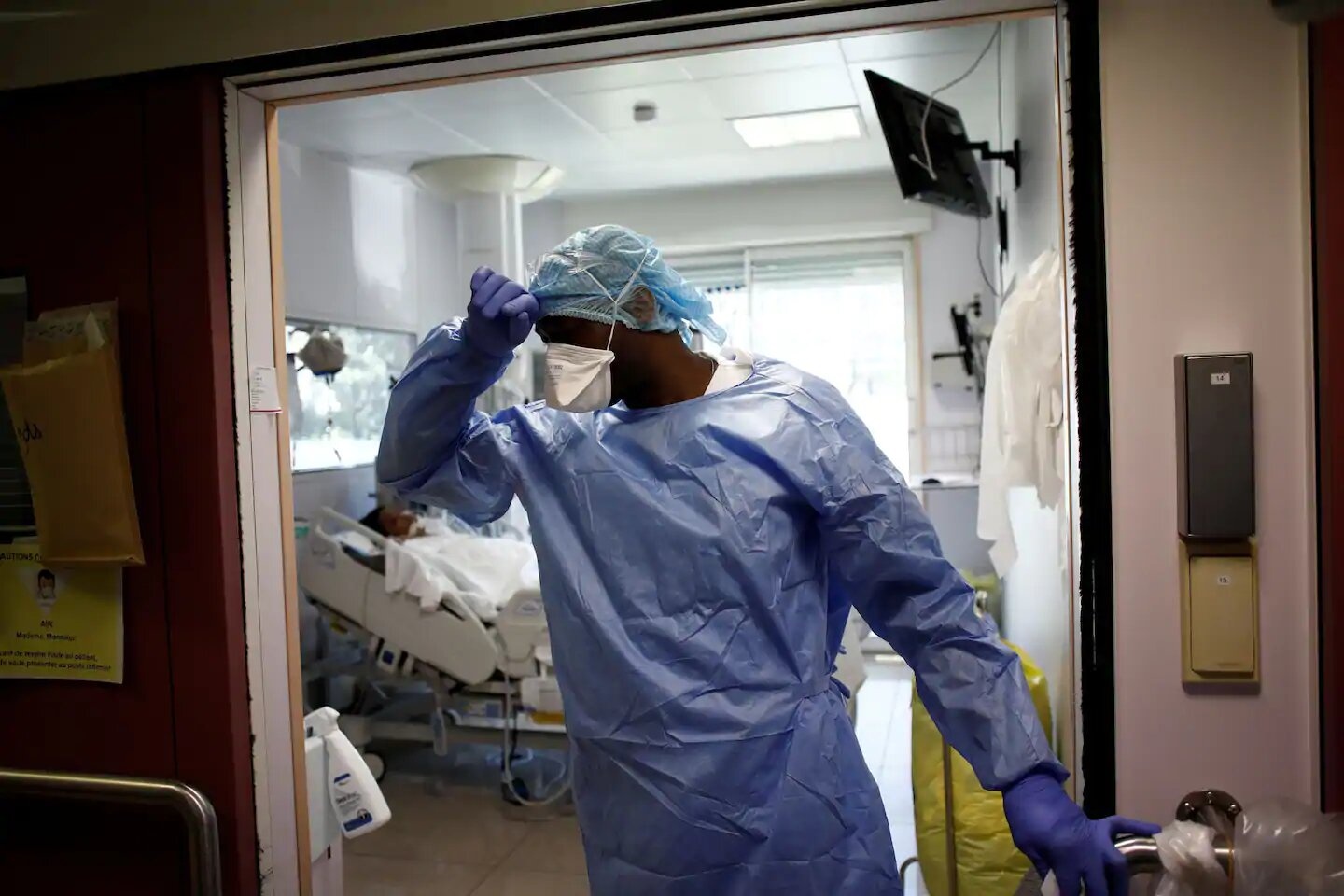 |
| Y bác sĩ làm việc tại khoa điều trị tích cực cho bệnh nhân Covid-19 ở phòng khám Ambroise Pare ở Neuilly-sur-Seine, gần Paris. Ảnh: Reuters. |
Các chuyên gia y tế nói máy thở, thiết bị mà các bệnh viện đang thiếu trầm trọng và các thống đốc bang ở Mỹ đang vất vả tìm mua, có thể là sự khác biệt giữa qua khỏi và tử vong. Nhưng máy thở không phải là “cây đũa thần”.
“Làn sóng” bệnh mới sau đại dịch
Samuel Brown, Giám đốc phụ trách cải thiện trải nghiệm điều trị tích cực của Intermountain Healthcare tại bang Utah, dự đoán sẽ có “làn sóng” mới xảy ra “khoảng 6 tuần” sau các ca bệnh hiện nay, là lúc họ nhận ra những triệu chứng tâm lý từ trải nghiệm đáng sợ của việc phải dựa vào máy thở, theo Washington Post.
Đối với đa số người, virus corona chủng mới gây triệu chứng nhẹ và vừa, như sốt, ho, có thể hết sau 2-3 tuần. Nhưng theo dữ liệu hiện có, khoảng 1/6 số ca có triệu chứng khó thở nặng, trong đó một nửa trở nên nguy kịch, phổi bị ứ đọng dịch, và phải duy trì sự sống nhờ máy thở.
Khi đại dịch qua đi, hàng trăm nghìn người Mỹ qua khỏi những ca Covid-19 nặng nhất có thể sẽ là khủng hoảng y tế tiếp theo, khi họ phải vật lộn với các hệ quả về thể chất và tâm lý của thời gian dài trong viện, các nhà dịch tễ học nói với Washington Post.
Bệnh nhân nhiễm Covid-19 thường phải thở máy trong thời gian dài, tăng nguy cơ các biến chứng khác. Họ cũng có nguy cơ gặp vấn đề tâm lý khi phải cách ly tiếp xúc người với người, không thể tương tác bình thường với y bác sĩ, còn người nhà không thể tới thăm.
“Chúng ta thường ngồi cạnh giường bệnh, nắm tay bệnh nhân và hỏi thăm ‘có khỏe không’... Thay vào đó, (bệnh nhân Covid-19) chỉ thấy những thân hình mặc đồ bảo hộ và rất ít thời gian tương tác”, E. Wesley Ely, giáo sư Đại học Vanderbilt ở Nashville, nói.
Ông kể lại câu chuyện bác sĩ thực tập bật khóc trong bệnh viện. “Tôi cảm thấy mình không phải là bác sĩ”, người thực tập sinh nói với giáo sư Ely. “Khi tôi ngồi bên cạnh bệnh nhân đó cũng là lúc xác nhận tử vong”.
“Buổi đêm rất đáng sợ”
Các bác sĩ Mỹ biết rất nhiều về trải nghiệm mà người bị hội chứng suy hô hấp cấp sẽ trải qua sau khi ra viện. Mỗi năm, khoảng 200.000 người bị suy hô hấp cấp ở Mỹ. Khoảng 60% trong số họ qua khỏi, nhưng họ đang theo dõi đại dịch Covid-19 với sự cảm thông của người “đi trước”.
Một biến chứng của việc điều trị tích cực kéo dài là người bệnh có thể bị lú lẫn và có ảo giác tồi tệ - tình trạng có thể tệ hơn nếu người bệnh không nhìn thấy khuôn mặt các y bác sĩ đang chăm sóc mình, không có gia đình ở bên để giúp họ hiểu những gì đang trải qua.
Nic Brown, 38 tuổi, quản lý công nghệ thông tin, có 18 ngày trong viện, trong đó 7 ngày thở máy, và là bệnh nhân Covid-19 đầu tiên của phòng khám Cleveland Clinic. Anh có “nhiều ký ức về ICU hơn mong muốn”.
“Tôi có những giấc mơ kinh khủng, như tra tấn, đêm này qua đêm khác”, anh nói. “Có thời điểm tôi muốn bảo rút ống thở. Tôi không chịu được”.
Brown là một ca may mắn. Triệu chứng của anh cải thiện sau khi các bác sĩ dùng một số loại thuốc thử nghiệm, và anh được ra viện tuần trước.
Nhưng giờ đây, chẳng hạn khi đứng lên kiểm tra máy in, anh thấy khó thở. Anh cũng có một số vấn đề thị giác, và trước đó còn bị lẫn. Đó là những lúc anh cố viết lại ghi chú, nhưng thường không viết đúng những gì mình nghĩ trong đầu.
“Thường thì khi rời khỏi điều trị tích cực, bạn có nhiều hỗ trợ như vật lý trị liệu hay trị liệu ngôn ngữ, nhưng nếu là bệnh nhân Covid-19, bạn không được như vậy”, anh nói.
 |
| Nic Brown viết lời cảm ơn tới y bác sĩ phòng khám Cleveland Clinic đã chăm sóc cho anh: "Tôi nghĩ các bạn đều là ngôi sao nhạc rock... Hôm nay tôi rời khỏi đây như một người khác, hy vọng là một người tốt hơn". Ảnh: Cleveland Clinic. |
Nhiều dịch vụ trị liệu không nhận bệnh nhân giữa lúc có các lệnh giãn cách xã hội như hiện nay.
Đối với Michelle Bryden, 49 tuổi, kỹ sư ở bang Maryland, Mỹ, sau khi ra viện, cô cảm thấy lo sợ ở trong viện khi chồng cô về nhà tắm rửa hoặc đi ngủ, dù cô biết chồng sẽ còn quay lại. Cô phải thở máy trong bốn ngày sau khi bị viêm màng não do vi khuẩn và nhiễm trùng máu.
Chồng cô thường xuyên ở cạnh, và giúp cô hiểu những gì diễn ra trong thời gian cô hôn mê. “Có chồng tôi ở bên cạnh rất quan trọng, và tôi nghĩ không có người thân tới thăm ở viện sẽ rất khó khăn (đối với bệnh nhân Covid)”, Bryden nói. “Riêng tôi cảm thấy buổi đêm rất đáng sợ”.
“Tôi khóc khi nghĩ về họ (bệnh nhân Covid-19)”, Eileen Rubin, 57 tuổi, trải qua 8 tuần thở máy vì suy hô hấp cấp do nhiễm trùng máu, vào năm bà 33 tuổi, nói. “Vì họ không có sự hỗ trợ rất ý nghĩa và đáng kể từ người thân, và điều đó không có cách nào khác được”.
Bà không chắc mình có thể qua khỏi nếu không có gia đình bên cạnh. “Bạn biết có ai đó đang chiến đấu vì bạn khi bạn không còn tự chiến đấu được nữa”.
Các y bác sĩ đang tìm nhiều cách để bệnh nhân Covid-19 bớt đơn độc, vì họ biết rằng những chi tiết nhỏ nhất có thể tạo sự khác biệt giữa một bệnh nhân qua khỏi và một bệnh nhân sẽ hồi phục một cách ổn định.
Một số y bác sĩ đặt ảnh của mình ở phòng bệnh nhân để khi vào, dù có mặc đồ bảo hộ kín người, họ có thể chỉ vào ảnh và nói: “Tôi là người đó đấy”.
Những người khác dùng các ứng dụng để chat qua video với bệnh nhân, để bệnh nhân thấy khuôn mặt con người dù là trên màn hình, hoặc để bệnh nhân nhìn thấy gia đình qua video.
 |
| Hai vợ chồng Michelle và Ken Bryden ở Maryland. Ảnh: Michelle Bryde. |
Ra viện chỉ là nửa cuộc chiến
Sau khi khỏi bệnh, nhiều bệnh nhân sẽ về nhà, nhưng đa số bạn bè, người thân sẽ không thể tới ôm họ vì những biện pháp giãn cách xã hội hiện nay. Chưa kể đến sự e ngại do virus.
“Tôi nghĩ đó là tình trạng không thể xem nhẹ - phải vào điều trị tích cực đã tệ, nhưng còn tệ gấp đôi khi phải vào điều trị tích cực giữa đại dịch, vì tất cả nỗi sợ tích tụ lại”, James Jackson, nhà tâm lý học của Đại học Vanderbilt, nói. “(Nỗi sợ) ở ngay xung quanh. Tích lũy lại thành gánh nặng tâm lý”.
Giữa đại dịch, có thể rất khó để bệnh viện chăm sóc thêm, nhất là về tinh thần, tâm lý cho bệnh nhân. Gia đình không ở bên cạnh đồng nghĩa với việc họ không biết được những gì bệnh nhân đã trải qua để cảm thông.
“Cũng như khi có người đi chiến tranh về, gia đình thì ở nhà, và không ai thực sự biết chiến tranh là thế nào”, Michael Wilson, bác sĩ điều trị tích cực phổi, ở phòng khám Mayo Clinic, nói.
Cũng như cựu binh có thể không bao giờ muốn quay lại chiến trường, những người hồi phục sau điều trị tích cực thậm chí không muốn lái xe qua bệnh viện, theo ông Jackson.
Nói cách khác, rối loạn tâm lý hậu sang chấn (PTSD) có thể khiến người ta ngại đi khám chữa bệnh, gây phức tạp cho các vấn đề sức khỏe.
Chỉ đến khi về nhà, sau nhiều tuần hồi sức, rồi phải tự tắm rửa, ăn uống, người bệnh mới hiểu rõ những giới hạn của mình. Họ bắt đầu tự vấn lại khoảng thời gian đã mất, chắp vá lại các ký ức. Họ có thể trầm cảm khi nhận ra hàng loạt vấn đề của mình, có thể kéo dài 6 tháng tới 1 năm.
Chẳng hạn, Bryden sụt 10 kg cơ bắp. Cô phải học cách ra khỏi giường và dùng gậy chống. Chỉ việc ăn cơm cũng khó khăn, cử động mở miệng nhai và nuốt thức ăn mới đầu là không tưởng.
Sau 6 tuần, Bryden có thể đi làm trở lại, tuy phải chống gậy, và phải mất 6 tháng để cô bắt đầu cảm thấy là chính mình.
“Tôi muốn nhấn mạnh là rất khó, ra khỏi điều trị tích cực hay ra viện thực ra chỉ là nửa cuộc chiến”, Bryden khuyên những người đang hồi phục từ Covid-19.


